Три дня икоты, один вирус: Медицинский детектив с неожиданным финалом
60-летний мужчина из Стамбула вошел в больницу с жалобой, которая сначала вызвала у врачей недоумение. Его мучила непрекращающаяся икота — та самая, которую обычно списывают на переедание или стресс. Но здесь все было иначе: спазмы диафрагмы длились три дня, лишая его сна и покоя. Казалось, это мелкая неприятность, но тело пациента кричало о помощи.
Врачи провели стандартные проверки. МРТ головного мозга не выявила никаких опухолей, кровоизлияний или аномалий. Анализы крови тоже ничего не показали: ни гриппа, ни респираторно-синцитиального вируса. Температура, уровень кислорода, пульс — все было в норме. И только икота не давала покоя.

МРТ ничего показала
Но когда стетоскоп коснулся его груди, медики услышали тревожный сигнал: «влажные хрипы», похожие на бульканье воды в трубке. Это звук, который возникает, когда в легких скапливается жидкость. Компьютерная томография грудной клетки, где рентгеновские лучи создают 3D-изображение органов, показала узелки в обоих легких — словно крошечные шрамы. Так выглядит вирусная пневмония.
На следующий день мазок из горла поставил точку в загадке: SARS-CoV-2. Коронавирус, вызывающий крайне опасное заболевание COVID-19. Икота оказалась не случайностью, а ключом к диагнозу. Но как спазмы диафрагмы связаны с коронавирусом? Об этом чуть позже.
Интересный факт: В 1920-х годах врачи описали «икоту военных» — у солдат в окопах Первой мировой она возникала из-за стресса и переохлаждения. Но тогда никто не подозревал, что подобный симптом может указывать на инфекцию.
Икота — это непроизвольный рефлекс, знакомый каждому. Диафрагма, куполообразная мышца под легкими, резко сокращается, а голосовые связки смыкаются, создавая характерный звук «ик». Обычно это длится минуты, но если спазмы продолжаются дни, пора бить тревогу.
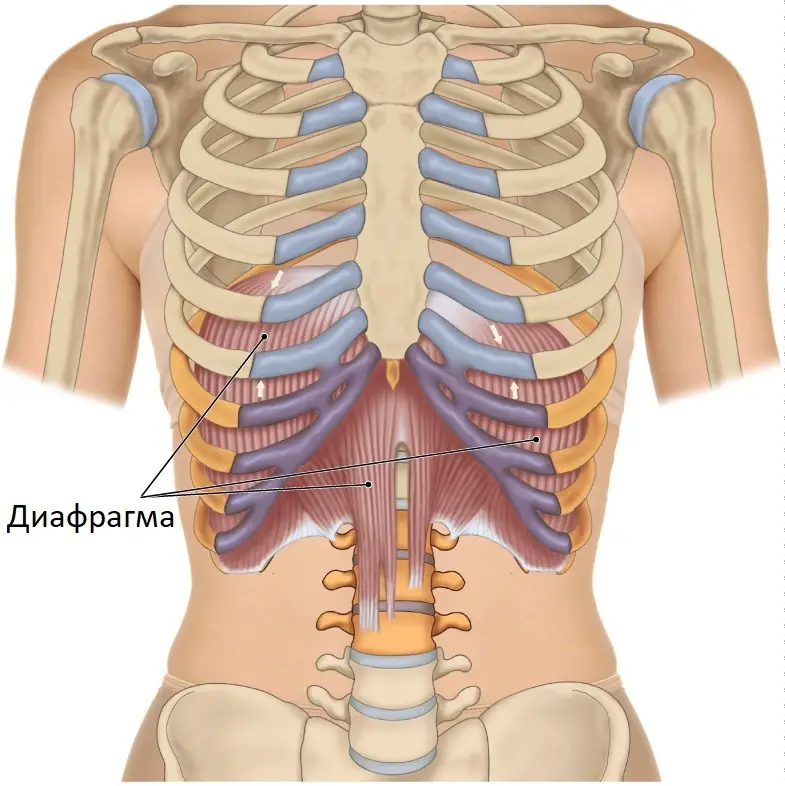
Мало кто знает, что сокращения диафрагмы могут быть связаны с коронавирусом
Еще в 2003 году, после вспышки атипичной пневмонии (SARS), врачи заметили: у некоторых пациентов с воспалением легких возникала упорная икота. Тогда это списали на редкие случаи. Но COVID-19, вызванный «родственником» SARS — вирусом SARS-CoV-2, — показал, что связь глубже.
Давайте разберемся, как вирус атакует диафрагму. Нерв, идущий от шеи к диафрагме, управляет ее движениями. При пневмонии, будь она бактериальная или вирусная, воспаление может задеть нервные окончания. COVID-19 усугубляет это: вирус вызывает «цитокиновый шторм» — чрезмерную реакцию иммунитета, которая повреждает ткани. Воспаление раздражает диафрагмальный нерв, и мышца начинает хаотично сокращаться.
В 2021 году журнал BMJ Case Reports опубликовал исследование: из 1000 пациентов с COVID-19 у 12% наблюдалась икота длительностью более суток. Это втрое чаще, чем при других ОРВИ. Ученые предположили, что вирус может напрямую влиять на нервную систему, но доказательств пока нет.
Интересный факт: В 1874 году французский невролог Жан-Мартен Шарко описал «икоту при опухолях мозга». С тех пор медики знают: длительные спазмы — это часто сигнал о скрытой патологии.
Лечение пациента напоминало медицинский квест, где каждый шаг требовал нестандартных решений. Начали с фавипиравира — противовирусного препарата, разработанного в Японии для борьбы с гриппом. Главная фишка этого лекарства, что он мешает вирусу размножаться.
Однако через два терапии икота и не думала отступать. Тогда к лечению добавили антибиотики — не для борьбы с вирусом, а для профилактики бактериальной пневмонии, которая часто присоединяется на фоне ослабленного иммунитета. Параллельно ввели противовоспалительные препараты, чтобы снизить отек тканей вокруг диафрагмального нерва. Но спазмы продолжались, словно диафрагма жила своей жизнью.
Когда все методы оказались бессильны, врачи сделали неочевидный ход — ввели хлорпромазин. Этот нейролептик, открытый в 1950-х, изначально применялся для лечения шизофрении и биполярного расстройства. Но в 1960-х исследователи заметили, что он расслабляет диафрагму, прерывая сигналы блуждающего нерва, который связывает мозг с внутренними органами.
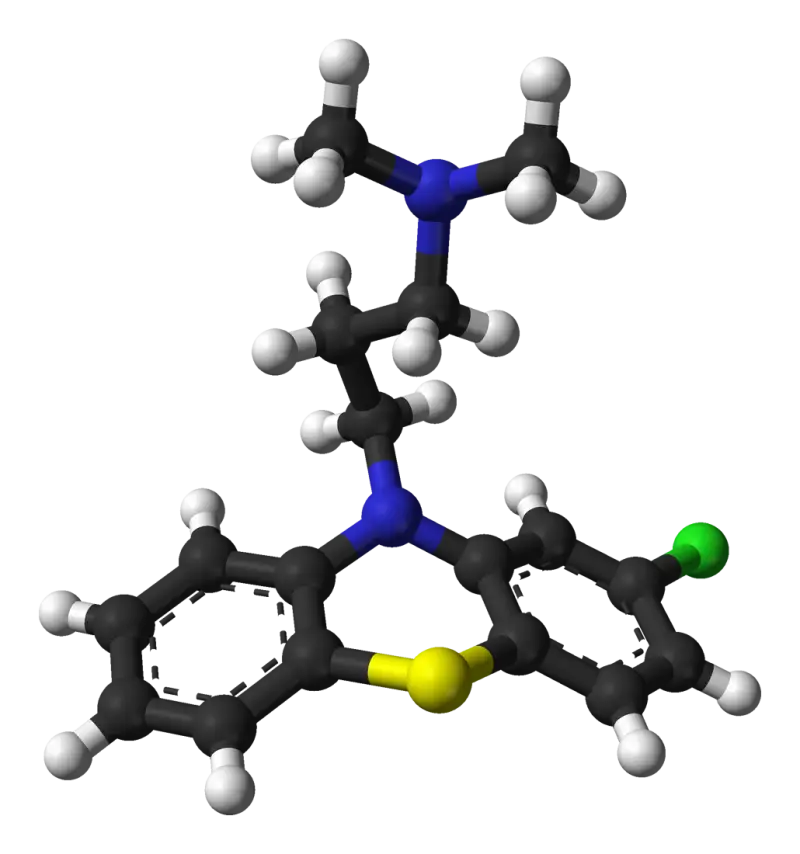
Первый нейролептик, синтезированный в 1950 году химиком Полем Шарпантье в компании Rhône-Poulenc
Механизм прост: хлорпромазин блокирует дофаминовые рецепторы в центральной нервной системе, «успокаивая» гиперактивные нейроны, ответственные за спазмы.
Надо сказать, что хлорпромазин для лечения икоты был одобрен еще в 1970-х. Однако используют его крайне редко, только в случаях, когда спазмы длятся неделями и угрожают жизни. Например, в 2017 году в США мужчине с икотой, продолжавшейся 18 месяцев, введение хлорпромазина помогло за сутки. Однако препарат не без рисков: он вызывает сонливость, резкое падение давления и даже нарушение координации. Поэтому перед инъекцией пациента тщательно обследовали, убедившись, что польза превышает потенциальный вред.
Через 12 часов после первой дозы икота прекратилась — диафрагма наконец «утихомирилась». Но врачи не стали останавливаться: еще два дня мужчине вводили препарат, чтобы закрепить результат. Наблюдения показали, что спазмы не возвращались даже после прекращения введения. Через 10 дней терапии тест на COVID-19 стал отрицательным, а через два месяца пациент сообщил, что чувствует себя полностью здоровым.
Интересный факт: В 1950-х хлорпромазин называли «химической лоботомией» из-за его седативного эффекта. Сегодня же он спасает людей от изнурительных спазмов, демонстрируя, что медицинские открытия часто обретают вторую жизнь в самых неожиданных сферах.
Когда порвался медицинский шаблон
Врачи провели стандартные проверки. МРТ головного мозга не выявила никаких опухолей, кровоизлияний или аномалий. Анализы крови тоже ничего не показали: ни гриппа, ни респираторно-синцитиального вируса. Температура, уровень кислорода, пульс — все было в норме. И только икота не давала покоя.

МРТ ничего показала
Но когда стетоскоп коснулся его груди, медики услышали тревожный сигнал: «влажные хрипы», похожие на бульканье воды в трубке. Это звук, который возникает, когда в легких скапливается жидкость. Компьютерная томография грудной клетки, где рентгеновские лучи создают 3D-изображение органов, показала узелки в обоих легких — словно крошечные шрамы. Так выглядит вирусная пневмония.
На следующий день мазок из горла поставил точку в загадке: SARS-CoV-2. Коронавирус, вызывающий крайне опасное заболевание COVID-19. Икота оказалась не случайностью, а ключом к диагнозу. Но как спазмы диафрагмы связаны с коронавирусом? Об этом чуть позже.
Интересный факт: В 1920-х годах врачи описали «икоту военных» — у солдат в окопах Первой мировой она возникала из-за стресса и переохлаждения. Но тогда никто не подозревал, что подобный симптом может указывать на инфекцию.
Неожиданные связи
Икота — это непроизвольный рефлекс, знакомый каждому. Диафрагма, куполообразная мышца под легкими, резко сокращается, а голосовые связки смыкаются, создавая характерный звук «ик». Обычно это длится минуты, но если спазмы продолжаются дни, пора бить тревогу.

Мало кто знает, что сокращения диафрагмы могут быть связаны с коронавирусом
Еще в 2003 году, после вспышки атипичной пневмонии (SARS), врачи заметили: у некоторых пациентов с воспалением легких возникала упорная икота. Тогда это списали на редкие случаи. Но COVID-19, вызванный «родственником» SARS — вирусом SARS-CoV-2, — показал, что связь глубже.
Давайте разберемся, как вирус атакует диафрагму. Нерв, идущий от шеи к диафрагме, управляет ее движениями. При пневмонии, будь она бактериальная или вирусная, воспаление может задеть нервные окончания. COVID-19 усугубляет это: вирус вызывает «цитокиновый шторм» — чрезмерную реакцию иммунитета, которая повреждает ткани. Воспаление раздражает диафрагмальный нерв, и мышца начинает хаотично сокращаться.
В 2021 году журнал BMJ Case Reports опубликовал исследование: из 1000 пациентов с COVID-19 у 12% наблюдалась икота длительностью более суток. Это втрое чаще, чем при других ОРВИ. Ученые предположили, что вирус может напрямую влиять на нервную систему, но доказательств пока нет.
Интересный факт: В 1874 году французский невролог Жан-Мартен Шарко описал «икоту при опухолях мозга». С тех пор медики знают: длительные спазмы — это часто сигнал о скрытой патологии.
«Лоботомия» против икоты
Лечение пациента напоминало медицинский квест, где каждый шаг требовал нестандартных решений. Начали с фавипиравира — противовирусного препарата, разработанного в Японии для борьбы с гриппом. Главная фишка этого лекарства, что он мешает вирусу размножаться.
Однако через два терапии икота и не думала отступать. Тогда к лечению добавили антибиотики — не для борьбы с вирусом, а для профилактики бактериальной пневмонии, которая часто присоединяется на фоне ослабленного иммунитета. Параллельно ввели противовоспалительные препараты, чтобы снизить отек тканей вокруг диафрагмального нерва. Но спазмы продолжались, словно диафрагма жила своей жизнью.
Когда все методы оказались бессильны, врачи сделали неочевидный ход — ввели хлорпромазин. Этот нейролептик, открытый в 1950-х, изначально применялся для лечения шизофрении и биполярного расстройства. Но в 1960-х исследователи заметили, что он расслабляет диафрагму, прерывая сигналы блуждающего нерва, который связывает мозг с внутренними органами.

Первый нейролептик, синтезированный в 1950 году химиком Полем Шарпантье в компании Rhône-Poulenc
Механизм прост: хлорпромазин блокирует дофаминовые рецепторы в центральной нервной системе, «успокаивая» гиперактивные нейроны, ответственные за спазмы.
Надо сказать, что хлорпромазин для лечения икоты был одобрен еще в 1970-х. Однако используют его крайне редко, только в случаях, когда спазмы длятся неделями и угрожают жизни. Например, в 2017 году в США мужчине с икотой, продолжавшейся 18 месяцев, введение хлорпромазина помогло за сутки. Однако препарат не без рисков: он вызывает сонливость, резкое падение давления и даже нарушение координации. Поэтому перед инъекцией пациента тщательно обследовали, убедившись, что польза превышает потенциальный вред.
Через 12 часов после первой дозы икота прекратилась — диафрагма наконец «утихомирилась». Но врачи не стали останавливаться: еще два дня мужчине вводили препарат, чтобы закрепить результат. Наблюдения показали, что спазмы не возвращались даже после прекращения введения. Через 10 дней терапии тест на COVID-19 стал отрицательным, а через два месяца пациент сообщил, что чувствует себя полностью здоровым.
Интересный факт: В 1950-х хлорпромазин называли «химической лоботомией» из-за его седативного эффекта. Сегодня же он спасает людей от изнурительных спазмов, демонстрируя, что медицинские открытия часто обретают вторую жизнь в самых неожиданных сферах.
- Дмитрий Алексеев
- kprf.ru, medaboutme.ru, tildacdn.com, wikipedia.org
Наши новостные каналы
Подписывайтесь и будьте в курсе свежих новостей и важнейших событиях дня.
Рекомендуем для вас

Ельцин не должен был победить: кого Горбачев хотел сделать президентом России?
Почему этот план с самого начала был обречен на поражение?...

Потерянный град царя Бориса: как погибла третья русская столица?
Царев-Борисов городок должен был затмить Москву. Почему же все вышло иначе?...

140 стрел и пепел раскрыли тайну гибели самого загадочного города Руси, Гнездово
Город не зачах, не был расселен из-за политических разборок, его уничтожили быстро и жестоко...

Еще одна загадка Ивана Сусанина: что не так с ДНК народного героя?
Почему этот исторический детектив длиной 400 лет никак не могут распутать ученые?...

Стало известно о 9000-летней строительной технологии, которую почти невозможно повторить даже сейчас
Древним секретом активно интересуются сразу две ведущие промышленные организации в Израиле. Интересно, почему?...

Судьба имперских субмарин решена: почему они останутся на дне Крыма навсегда?
Как военные судна вообще оказались затоплены и кто мешал их изучению долгие десятилетия?...

Почему у самого большого железного метеорита на Земле вообще нет кратера?
Астрофизики говорят: метеорит Хоба в Намибии нарушает все правила природы вот уже 80 000 лет...

Архив ФСБ раскрыл детали одной из самых дерзких диверсионных операций ВОВ
Биография Кирилла Орловского поражает. Две Звезды Героя, друг писателя Хемингуэя, ликвидатор нацистских палачей, председатель лучшего колхоза СССР...

Полтергейстами командует… Солнце? К таким парадоксальным выводам пришел ученый из Иркутска
Странная на первый взгляд гипотеза, как оказалось, основывается на многочисленных фактах...

Почему ваш робот пылесос шпионит за вами, а дрон над дачей — это разведка перед ограблением?
Эксперты рассказали: число преступлений с помощью ИИ выросло на 1210%. И это только начало...

Правительство США рассекретило почти 200 файлов о неопознанных воздушных явлениях
Американские власти и Пентагон признаются: по большинству фактов нет однозначных решений. Почему?...

Биоинженер провел 100 дней под водой. По его словам, это прибавило ему 10 лет жизни
Почему этот эксперимент вызвал массу критики? Кто победит, официальная теория или опытная практика?...

Токийская декларация-1993: какую бомбу заложил Ельцин под Россию?
Эксперты говорят: российский президент хотел переиграть Токио, но в итоге дал японцам мощный рычаг воздействия на нашу страну...